آخرین بهروزرسانی در 9 می 2026 توسط گروه پزشکی ویستان
این مقاله توسط گروه پزشکی ویستان بررسی و از نظر علمی تأیید شده است.
نحوه گرفتن نوار عصب کمر چگونه است؟ کلینیک ویستان با استفاده از روش های نوین و تیمی متخصص در زمینه نوار عصبی، پاسخی به این سؤال ارائه میدهد. ما در این مقاله، به بررسی علل، علائم و روش های درمانی نوار عصب کمر می پردازیم و نشان می دهیم که چگونه کلینیک ویستان می تواند به شما در بازیابی سلامت و تندرستی کمک کند.
اگر شما هم از درد کمر رنج می برید و به دنبال راهکاری مؤثر هستید، با ما همراه باشید.
فهرست مطالب
- 1 فیلم نوار عصب کمر
- 2 نحوه گرفتن نوار عصب کمر
- 3 دیسک کمر چیست؟
- 4 علائم دیسک کمر
- 5 خطرات دیسک کمر
- 6 تست های تصویربرداری برای فتق دیسک کمر
- 7 نوار عصب عضله (electromyography)
- 8 هزینه نوار عصب کمر
- 9 تفسیر جواب نوار عصب و عضله کمر
- 10 چه زمانی به نوار عصب دیسک کمر نیاز است ؟
- 11 بعد از نوار عصب کمر
- 12 نحوه گرفتن نوار عصب کمر
- 13 مطالعه هدایت عصبی (NCS) و نوار عصب عضله (emg)
- 14 روش تست NCS
- 15 نوار عصب کمر درد دارد
- 16 آیا EMG بهتر از MRI است
- 17 EMG یا نوار عصب کمر
- 18 وقتی الکترومیوگرافی مثبت باشد چه اتفاقی می افتد
- 19 نوار عصب کمر چقدر طول می کشد
- 19.1 سوالات متداول در مورد نوار عصب کمر
- 19.2 نوار عصب و عضله کمر چیست؟
- 19.3 نوار عصب کمر چگونه انجام می شود؟
- 19.4 نوار عصب کمر چه حسی دارد؟
- 19.5 نوار عصب کمر چقدر طول می کشد؟
- 19.6 برای نوار عصب کمر چه کاری باید انجام دهیم؟
- 19.7 نتایج نوار عصب کمر به چه معناست؟
- 19.8 آیا جایگزینی برای EMG کمر وجود دارد؟
- 19.9 EMG کمر چقدر هزینه دارد؟
- 19.10 آیا بیمه هزینه EMG کمر را پوشش می دهد؟
- 19.11 سخن پایانی
فیلم نوار عصب کمر
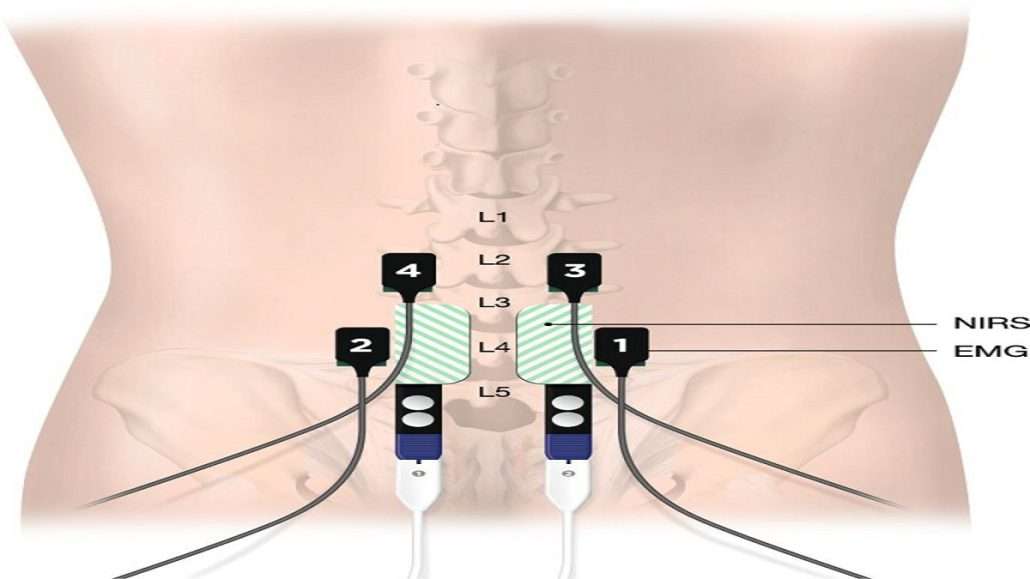
نحوه گرفتن نوار عصب کمر
نوار عصب کمر (Electromyography یا EMG) به منظور ارزیابی عملکرد عصب ها و عضلات انجام می شود. در ادامه نحوه گرفتن نوار عصب کمر را توضیح می دهیم:
| مرحله | توضیحات |
|---|---|
| ۱. مشاوره اولیه | مراجعه به پزشک متخصص (عصبی یا ارتوپد) برای ارزیابی علائم و نیاز به نوار عصب. |
| ۲. آماده سازی | پزشک ممکن است از شما بخواهد تا قبل از آزمایش، داروهای خاصی را قطع کنید. |
| ۳. موقعیت یابی | در اتاق آزمایش، روی تخت دراز کشیده و ناحیه ای که باید آزمایش شود، مشخص می شود. |
| ۴. قرار دادن الکترود | الکترودهای کوچک روی پوست در ناحیه کمر و پاها قرار می گیرند. |
| ۵. تحریک عصب | پزشک تحریکات الکتریکی ملایمی را به عصب ها وارد می کند و پاسخ آن ها را ثبت می کند. |
| ۶. ثبت داده ها | داده های مربوط به سرعت انتقال عصب و فعالیت الکتریکی عضلات ثبت می شود. |
| ۷. تحلیل نتایج | پزشک نتایج را تحلیل کرده و تشخیص نهایی را ارائه می دهد. |
| ۸. پیگیری | در صورت نیاز، پزشک ممکن است درمان های اضافی یا آزمایش های دیگری را پیشنهاد دهد. |
این مراحل به طور کلی روند گرفتن نوار عصب کمر را شرح میدهد. اگر سوال دیگری دارید یا نیاز به اطلاعات بیشتری دارید، خوشحال میشوم کمک کنم!
دیسک کمر چیست؟
بیماری دژنراتیو دیسک در ستون فقرات کمر یا کمر به سندرمی اطلاق می شود که در آن ساییدگی و پارگی دیسک ستون فقرات ناشی از افزایش سن باعث کمردرد می شود .
دیسک های بین مهره ای ساختارهای سخت و فیبری هستند که به عنوان رباط بین مهره ها عمل می کنند و فشار را جذب می کنند و برای ستون فقرات بالشتکی ایجاد می کنند. دیسکها بسیار منعطف ولی بسیار محکم هستند تا حرکتهایی مثل خم شدن به جلو، عقب و پهلو به پهلو را تسهیل کنند.
علی رغم آنچه تصور می شود بیماری دیسک کمر نه یک بیماری واقعی نامیده می شود و نه با گذشت زمان بدتر می شود.
علائم دیسک کمر
علائم بیماری دیسک کمر با توجه به محل فتق دیسک و اینکه چه ریشه عصبی باعث فشار می شود متفاوت است. اغلب موارد بیماری دیسک کمر شامل یک کمردرد با خفیف است که مداوم اما قابل تحمل است که گهگاه برای چندین روز بیشتر تشدید می شود.
علائم بیماری ممکن است متفاوت باشد اما این موارد شایع ترین علائم بیماری دیسک کمر هستند:
کمر درد متناوب یا مداوم. این ممکن است با حرکت، سرفه، عطسه یا ایستادن برای مدت طولانی بدتر شود
- کمر درد متناوب یا مداوم. این ممکن است با حرکت، سرفه، عطسه یا ایستادن برای مدت طولانی بدتر شود
- اسپاسم عضلات پشت
- سیاتیک – دردی که از پشت یا باسن شروع می شود و از پایین پا به ساق پا یا داخل پا می رسد.
- ضعف عضلانی در پاها
- بی حسی در پا یا پا
- کاهش حرکات در زانو یا مچ پا
- تغییرات در عملکرد مثانه یا روده
بیشتر بدانید: نوار عصب و عضله در منزل در 30 دقیقه
خطرات دیسک کمر
سن مهمترین خطر برای کمر است، اما نداشتن تحرک کافی در طولانی مدت باعث ضعیف شدن عضلات شکم و پشت میشود و ممکن است نتوانند از ستون فقرات به درستی محافظت کنند.
آسیب های کمر زمانی افزایش پیدا می کند که افراد در طول عمر خود معمولا فعالیت بدنی قابل توجه ندارند و ناگهان فعالیت های بیش از حد سنگین انجام می دهند مثل بلند کردن اجسام سنگین و پیچاندن ستون فقرات . برای گرفتن مشاوره و بررسی علت درد دیسک کمر میتوانید از دکتر مهسا موسوی متخصص مغز و اعصاب کمک بگیرید.
بیشتر بدانید: تشخیص بیماری تونل کارپال با EMG مچ دست
تست های تصویربرداری برای فتق دیسک کمر
آزمایشات تصویربرداری ممکن است در ویزیت اولیه برای رد سایر علل احتمالی علائم بیمار مانند شکستگی، تومور ، عفونت یا سندرم اسب دمی انجام شود .
آزمایشات تصویربرداری زیر عموما برای تشخیص فتق دیسک استفاده می شوند :
- MRI (تصویربرداری تشدید مغناطیسی) در بیشتر مواقع ارزیابی بسیار دقیقی از محل ستون فقرات ارائه می کند و مکان فتق دیسک کمر را نشان میدهد همینطور نشان میدهد که کدام اعصاب تحت تاثیر هستند. اغلب، اسکن MRI برای کمک به برنامه ریزی جراحی تجویز می شود.
- سی تی اسکن (توموگرافی کامپیوتری) اگر دلیلی وجود داشته باشد که MRI توصیه نمی شود، احتمال بیشتری دارد.
- اشعه ایکس عموما برای مشکلاتی مثل شکستگی استخوان، عفونت، تومور یا مشکلات ستون فقرات استفاده می شود. این تست عموما به تنهایی برای فتق دیسک کمر استفاده نمیشود.
- سی تی میلوگرام یک اسکن توموگرافی کامپیوتری با استفاده از رنگ که در مایع نخاعی تزریق می شود و با استفاده از اشعه ایکس می تواند هم اندازه و هم محل فتق را نشان دهد، اما تهاجمی است.
- الکترومیوگرافی (EMG) Electromyography of the back تستی که پاسخ عضلانی یا فعالیت الکتریکی را در پاسخ به تحریک عصب عضله اندازه گیری می کند و می تواند مشخص کند که کدام ریشه عصبی تحت تاثیر قرار گرفته است.
بیشتر بدانید: نوار عصب و عضله کف پا در 20 دقیقه

نوار عصب عضله (electromyography)
الکترومیوگرافی یک مطالعه تشخیصی کم تهاجمی است که فعالیت الکتریکی تولید شده در عضله را در پاسخ به تحریک عصب اندازه گیری می کند. فعالیت الکتریکی زمانی که عضله در حالت استراحت است، کمی منقبض شده و کاملا منقبض شده است، تجزیه و تحلیل می شود. این روش معمولاً شامل وارد کردن یک سوزن ظریف در عضله مورد نظر برای گرفتن سیگنال های الکتریکی است که روی صفحه نمایش به شکل امواج نمایش داده می شود و همچنین ممکن است از طریق تقویت کننده صوتی شنیده شود.
بیشتر بدانید: مرکز تست emg و ncv تهران کجاست؟
هزینه نوار عصب کمر
هزینه نوار عصب کمر می تواند بر اساس عوامل مختلفی متغیر باشد. در ادامه به توضیح کامل عواملی که بر هزینه نوار عصب کمر تأثیر می گذارند، می پردازیم:
| نوع بیمه / وضعیت | پوشش تقریبی | هزینه نهایی بیمار (تومان) |
|---|---|---|
| بدون بیمه (آزاد) | – | ۷۰۰,۰۰۰ – ۲,۷۰۰,۰۰۰ |
| بیمه تأمین اجتماعی | حدود ۱,۶۰۰,۰۰۰ | ۸۰۰,۰۰۰ – ۱,۱۲۰,۰۰۰ |
| بیمه سلامت پایه | حدود ۱,۶۰۰,۰۰۰ | ۸۰۰,۰۰۰ – ۱,۱۲۰,۰۰۰ |
| بیمه نیروهای مسلح | مشابه بالا | ۸۰۰,۰۰۰ – ۱,۱۲۰,۰۰۰ |
| بیمه تکمیلی (دانا، ایران، آسیا، پارسیا) | پوشش کاملتر | ۱۶۰,۰۰۰ – ۳۲۰,۰۰۰ |
کلینیک ویستان با استفاده از تجهیزات پیشرفته و تیم متخصص، تست نوار عصب کمر را با هزینه کمتر نسبت به سایر مراکز انجام می دهد.
علاوه بر قیمت مناسب، این مرکز بر پایه روش های علمی و نوین خدمات ارائه می کند. بیماران می توانند با تماس مستقیم، از تخفیف ها و شرایط ویژه بیمه مطلع شوند.
تفسیر جواب نوار عصب و عضله کمر
تفسیر جواب نوار عصب و عضله کمر (الکترومیوگرافی یا EMG) توسط متخصص مغز و اعصاب انجام می شود و می تواند به تشخیص اختلالات عصبی، عضلانی و ارتباط بین آنها کمک کند.
در این آزمایش، از الکترودهای کوچکی استفاده می شود که با قرار دادن روی پوست یا سوراخ کردن آن، فعالیت الکتریکی عضلات و اعصاب را ثبت می کنند. این فعالیت الکتریکی به صورت موج های صوتی و نمودارهای گرافیکی روی یک صفحه نمایش دیده می شود.
در تفسیر نتایج، پزشک به دنبال الگوهای خاصی است که می توانند نشان دهنده بیماری های مختلف باشند. برخی از اصطلاحات رایج در گزارش نوار عصب و عضله کمر را در جدول زیر آورده ایم:
| اصطلاحات رایج در گزارش نوار عصب و عضله کمر | |
| Amplitude | شدت سیگنال الکتریکی که به صورت موج نمایش داده میشود. |
| Conduction velocity ((CV | سرعت جریان الکتریکی در امتداد عصب. |
| Duration | طول مدت زمان جریان الکتریکی. |
| Conduction block | کاهش سیگنال ها در یک ناحیه خاص بدن. |
| F reflex | جریان الکتریکی که در امتداد نخاع حرکت می کند و می تواند نشان دهنده انسداد در اعصاب نخاعی باشد. |
| H refle | جریانی که از اعصاب محیطی به نخاع جریان پیدا می کند و معادل رفلکس پیام عصبی در ران عمل می کند. |
نتایج می توانند نشان دهنده بیماری های مختلفی باشند، مانند بیماری های ماهیچه ای، بیماری های اعصاب محیطی، بیماری های مرتبط با ارتباط عضلات و اعصاب، و بیماری های مرتبط با ریشه اعصاب.
پزشک با توجه به گزارش نوار عصب و عضله و شرح حال بیمار، مقایسه مقادیر ثبت شده با مقادیر طبیعی و تشخیص بالینی خود، نتایج را تفسیر می کند.
برای دریافت تفسیر دقیق و شخصی سازی شده، مهم است که با متخصص مغز و اعصاب مشورت کنید تا بتوانید اطلاعات دقیق تری در مورد وضعیت خاص خود به دست آورید. این اطلاعات تنها جنبه های کلی تفسیر نوار عصب و عضله کمر را پوشش می دهند و جایگزین مشاوره پزشکی نمی شوند.
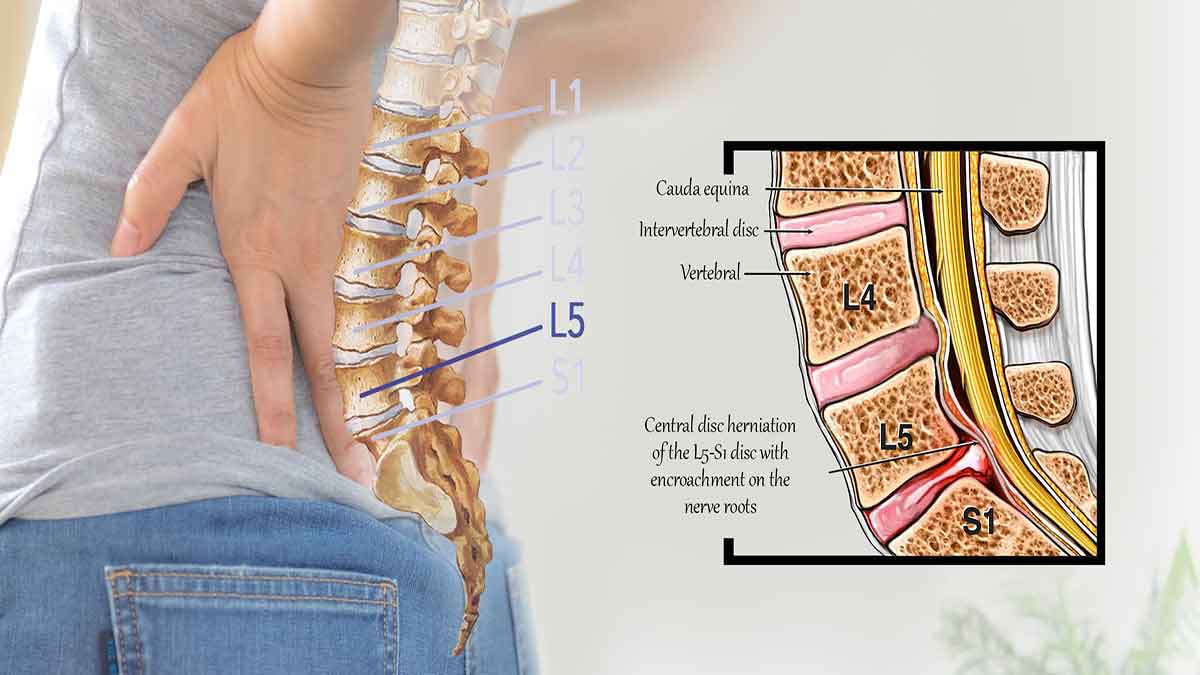
چه زمانی به نوار عصب دیسک کمر نیاز است ؟
در شرایط درد کمر و گردن، EMG ممکن است برای تجزیه و تحلیل شدت رادیکولوپاتی ، ضعف عضلانی ناشی از فشرده سازی عصب نخاعی و تعداد اعصاب نخاعی درگیر استفاده شود. همچنین می تواند به تعیین اینکه آیا ضعف ناشی از یک اختلال عضلانی دژنراتیو، مانند آتروفی عضلانی نخاعی و سایر موارد است، کمک کند.
این نوع آزمایش می تواند نواحی تحت فشار عصب یا آسیب عصبی (نوروپاتی) را که در نتیجه التهاب مزمن و شرایط ستون فقرات ، مانند:
- آرتروز
- سیاتیک
- خارهای استخوانی
- تنگی کانال نخاعی
- پوکی استخوان
- فتق دیسک
- تنگی کانال نخاعی
را بررسی کند.
فشار مداوم بر روی این ریشه های عصبی می تواند باعث انقباض خود به خودی عصب شود و فعالیت عصبی را کند کند. فشار همچنین می تواند باعث گزگز، ضعف، درد عضلانی و گرفتگی در ناحیه کمر شود. این درد همچنین میتواند به اندامها، شانهها، باسن و باسن شما نیز سرایت کند.
از آنجایی که درد فشرده سازی عصبی می تواند مشابه سایر شرایط دردناک باشد، تشخیص دقیق مهم است. این تضمین می کند که درمان مناسب برای تسکین درد و محافظت از سلامت اعصاب ستون فقرات خود را دریافت کنید.
بعد از نوار عصب کمر
بعد از اینکه EMG شما کامل شد، الکترودها را از سطح پوست شما برمی دارند. این فرآیند نباید باعث ناراحتی شود. اگر نوار عصب کمر سوزنی دارید، طبیعی است که مقداری کبودی موقت و درد خفیف را در محل وارد کردن آن تجربه کنید.
شما می توانید بلافاصله پس از انجام آزمایش بدون هیچ محدودیتی به خانه بروید.
در صورتی که هر یک از علائم زیر را بعد از نوار عصب کمر داشتید به پزشک خود اطلاع دهید:
- تب
- بی حسی و کرختی (تکان دادن اعضاء بدن برای شما راحت نباشد)
نحوه گرفتن نوار عصب کمر
آزمایش نوار عصب کمر به صورت سرپایی در کلینیک یا بیمارستان انجام می شود. متخصصین مغز و اعصاب و فیزیاتریست های آموزش دیده در انجام این روش آزمایش را انجام می دهند.
معمولاً بیماران پس از درآوردن لباس های شخصی، جواهرات و اشیاء فلزی که ممکن است در آزمایش اختلال ایجاد کنند، لباس بیمارستان را به تن میکنند.
مطالعه ممکن است در حالت نشسته یا دراز کشیده انجام شود.
پس از شناسایی عضله مورد نظر، پوست ناحیه مورد نظر با یک ماده ضد عفونی کننده تمیز می شود در شروع آزمایش، الکترودها را روی سطح پوست در نقاط خاصی از بدن، از جمله قسمت پایین کمر، قرار می گیرد و یک الکترود زمین در زیر دست یا پای بیمار قرار می گیرد.
این الکترودها جریان الکتریسیته کمی را به عضلات شما می فرستند. هنگامی که این اتفاق می افتد، ممکن است اسپاسم عضلانی را در ناحیه احساس کنید، که می تواند باعث ناراحتی شود.
بسته به علائم شما، ممکن است الکترودهای سوزنی باریکی را نیز در محلهای درد خاص قرار دهند. این سوزنها میتوانند تعیین کنند که آیا در عضلات خود فعالیت الکتریکی خود به خودی در حالت استراحت و زمانی که عضلات خاصی را منقبض میکنید یا خیر.
همیشه چند عضله دیگر به روشی مشابه مورد آزمایش قرار می گیرند تا به شناسایی علت ضعف کمک کنند.
پزشک بیمار را راهنمایی می کند تا انقباضات اساسی عضلانی مانند خم کردن یا دراز کردن ساق پا را با نیروی کم یا کامل انجام دهد و در این بین دوره هایی از آرامش را به همراه داشته باشد.
سیگنال های الکتریکی از ماهیچه بر روی صفحه نمایش کامپیوتر نمایش داده می شود. یک تقویت کننده صوتی ممکن است برای ارزیابی صدای مرتبط با سیگنال ها استفاده شود، که هر کدام دارای صدای منحصر به فردی هستند که بیشتر به تعیین اینکه کدام ماهیچه ها آسیب می بینند، چقدر شدید و برای چه مدتی آسیب دیده اند، استفاده می شود.
درد خفیف و خونریزی ممکن است در محل وارد کردن سوزن تجربه شود. این ناراحتی معمولا موقتی است و در عرض چند ساعت پس از آزمایش برطرف می شود.
مطالعه هدایت عصبی (NCS) و نوار عصب عضله (emg)
یک آزمایش مرتبط، مطالعه هدایت عصبی (Nerve Conduction Studies)، اغلب در کنار نوار عصب عضله (electromyography) انجام می شود. NCS سرعت هدایت و سیگنال های الکتریکی یک عصب خاص را اندازه گیری می کند که مجموعه خاصی از ماهیچه ها (میوتوم) را تامین می کند. با تجزیه و تحلیل شکل موج تولید شده از پالس الکتریکی که از یک یا مجموعه ای از اعصاب عبور می کند، می توان میزان آسیب عصبی را ارزیابی کرد.
روش تست NCS
NCS یک آزمایش مستقل است و ممکن است قبل یا بعد از EMG(نوار عصب کمر) انجام شود. روش NCS شامل چسباندن یک الکترود روی پوست و عبور انفجارهای کوچک و خفیف جریان الکتریکی به یک عصب خاص است. پاسخ عصب هدف بر روی صفحه کامپیوتر نمایش داده می شود.
یافته های EMG و NCS هنگامی که توسط پزشکان آموزش دیده انجام می شود می تواند به کاهش علت آسیب عصبی و درد کمک کند. نتایج آزمایشهای تصویربرداری همراه با یافتههای مطالعات الکترودیاگنوستیک فیزیکی میتواند دقت تشخیص را بهبود بخشد و به پزشکان در تدوین یک برنامه درمانی هدفمند کمک کند.
وقتی EMG و NCS به طور دقیق انجام و تفسیر شوند، ممکن است در رد، تشخیص و یا درمان رادیکولوپاتی ناشی از اعصاب نخاعی در گردن یا پشت مفید باشند.
نوار عصب کمر درد دارد
نوار عصب کمر، که به منظور تشخیص مشکلات عصبی و عضلانی در ناحیه کمر انجام می شود، معمولاً به عنوان یک روش تقریباً غیرتهاجمی شناخته می شود. در این تست، الکترودها برای اندازه گیری فعالیت الکتریکی عصب ها و عضلات استفاده می شوند.
برخی از بیماران ممکن است در طول انجام تست کمی درد را تجربه کنند، اما این درد معمولاً خفیف است. پس از انجام تست، ممکن است کمی درد یا کبودی در محل ورود سوزن ایجاد شود، که این نیز طبیعی است و معمولاً پس از چند روز بهبود می یابد.
اگر شما نگرانی هایی در مورد انجام این تست دارید یا می خواهید اطلاعات بیشتری کسب کنید، توصیه می شود که با پزشک متخصص مشورت نمایید تا اطلاعات دقیقتر و شخصی سازی شده ای در اختیار شما قرار گیرد.
آیا EMG بهتر از MRI است
برای تشخیص مشکلات کمر، هر دو روش تصویربرداری EMG (الکترومیوگرافی) و MRI (تصویربرداری با رزونانس مغناطیسی) می توانند اطلاعات مفیدی ارائه دهند، اما هر کدام ویژگی ها و کاربردهای خاص خود را دارند:
MRI کمر
• MRI یک روش تصویربرداری غیرتهاجمی است که برای ارزیابی ساختارهای نرم مانند دیسک های بین مهره ای، رباط ها، تاندون ها و عضلات به کار می رود.
• MRI قادر است تصاویر دقیقی از ستون فقرات ارائه دهد و برای شناسایی مشکلاتی مانند فتق دیسک، تنگی کانال نخاعی، تومورها و التهابات مفید است.
• این روش می تواند برای تشخیص دلایل کمردرد، به خصوص در صورت وجود علائمی مانند کمردرد همراه با تب یا آسیب به ستون فقرات، توصیه شود.
EMG یا نوار عصب کمر
• EMG یک تست الکتروفیزیولوژیک است که برای ارزیابی و تشخیص بیماری های عصبی و عضلانی استفاده می شود.
• این روش برای بررسی عملکرد اعصاب و عضلات در ناحیه کمر و پاها به کار می رود و می تواند در تشخیص نوروپاتی ها، رادیکولوپاتی ها و سایر مشکلات عصبی کمک کننده باشد.
بنابراین، انتخاب بین MRI و EMG بستگی به نوع علائم بیمار، تشخیص اولیه پزشک و اطلاعاتی که پزشک برای تشخیص نهایی نیاز دارد، دارد. در برخی موارد، ممکن است استفاده از هر دو روش به صورت تکمیلی برای دستیابی به تشخیص دقیق تر و جامعتر توصیه شود. پزشک متخصص بر اساس شرایط بیمار و نتایج معاینه فیزیکی، بهترین روش تصویربرداری را تعیین خواهد کرد. در هر صورت، هر دو روش می توانند اطلاعات مهمی را در مورد وضعیت ستون فقرات و ناحیه کمر فراهم کنند و در تشخیص و مدیریت درمانی مشکلات کمر نقش مهمی دارند.
وقتی الکترومیوگرافی مثبت باشد چه اتفاقی می افتد
اگر EMG شما هنگام انقباض عضله، فعالیت الکتریکی غیر طبیعی را نشان دهد، ممکن است فتق دیسک یا اختلال عصبی مانند ALS یا سندرم تونل کارپال داشته باشید . بسته به نتایج شما، پزشک در مورد هرگونه آزمایش یا درمان اضافی که ممکن است مورد نیاز باشد با شما صحبت خواهد کرد.
نوار عصب کمر چقدر طول می کشد
مدت زمان انجام نوار عصب کمر می تواند بسته به شرایط و پیچیدگی های هر مورد متفاوت باشد. به طور کلی، این تست می تواند از ۴۵ دقیقه تا ۲ ساعت طول بکشد.
در شرایط خاص، ممکن است تا ۹۰ دقیقه نیز زمان نیاز داشته باشد، اما در برخی موارد ساده تر، امکان انجام آن در مدت ۲۰ دقیقه نیز وجود دارد.
این زمان ها تخمینی هستند و برای اطلاعات دقیقتر، بهتر است با کلینیک یا مرکز درمانی که قصد انجام تست را دارید، تماس بگیرید.
سوالات متداول در مورد نوار عصب کمر
نوار عصب و عضله کمر چیست؟
نوار عصب کمر آزمایشی است که برای ارزیابی سلامت اعصاب و عضلات کمر شما استفاده می شود. این کار با ارسال سیگنال های الکتریکی از طریق عضلات شما و ضبط پاسخ آنها انجام می شود.
نوار عصب کمر چگونه انجام می شود؟
در طول نوار عصب کمر، سوزن های نازکی را در عضلات کمر و پاهای شما وارد می کنند. سپس از شما خواسته می شود که عضلات خود را حرکت دهید یا در حالی که سوزن ها در جای خود هستند آرام باشید.
نوار عصب کمر چه حسی دارد؟
اکثر مردم نوار عصب کمر را ناراحت کننده اما قابل تحمل می دانند. ممکن است در حین قرار دادن سوزن ها احساس درد یا سوزن سوزن شدن مختصری داشته باشید.
نوار عصب کمر چقدر طول می کشد؟
نوار عصب کمر معمولاً 30 تا 60 دقیقه طول می کشد.
برای نوار عصب کمر چه کاری باید انجام دهیم؟
معمولاً قبل از EMG کمر نیازی به آماده سازی خاصی ندارید. با این حال، ممکن است لازم باشد برخی از داروهای خود را قطع کنید یا لباس های گشاد بپوشید.
نتایج نوار عصب کمر به چه معناست؟
نتایج EMG کمر شما توسط پزشک شما تفسیر خواهد شد. آنها به دنبال هرگونه ناهنجاری در فعالیت الکتریکی عضلات شما هستند که ممکن است نشان دهنده بیماری عصبی باشد.
آیا جایگزینی برای EMG کمر وجود دارد؟
آزمایشات دیگری وجود دارد که می تواند برای ارزیابی سلامت اعصاب و عضلات شما استفاده شود، اما نوار عصب کمر دقیق ترین روش است.
EMG کمر چقدر هزینه دارد؟
هزین نوار عصب کمر به محل زندگی شما، نوع بیمه شما و سایر عوامل بستگی دارد. اما برای اینکه بتوانید از خدمات نوار عصب کمر با بیمه استفاده کنید، پیشنهاد ما مراجعه به کلینیک نوار عصب کمر ویستان است.
آیا بیمه هزینه EMG کمر را پوشش می دهد؟
اگر به مرکز نوار عصب و عضله طرف قرارداد با بیمه ها مراجعه کنید، هزینه نوار عصب کمر تا حد زیادی تحت پوشش بیمه قرار می گیرد. یکی از این مراکز کلینیک ویستان است. ن.بت دهی: 02191090158
سخن پایانی
کلینیک ویستان با استفاده از تجهیزات پیشرفته و کادری حرفه ای و کاربلد، خدمات نوار عصب و عضله کمر را با کیفیت بالا و هزینه مناسب ارائه می دهد. این مرکز با اکثر بیمه های پایه و تکمیلی طرف قرارداد است تا بیماران بتوانند با کمترین هزینه از خدمات بهرهمند شوند.
برای رزرو نوبت با کلینیک ویستان تماس بگیرید.